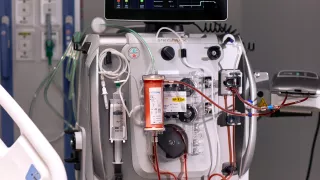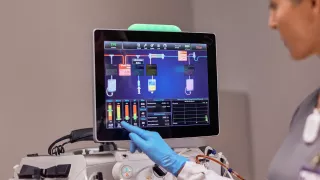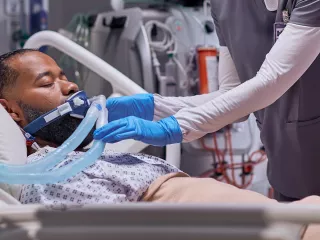
Terapia ECCO2R
A terapia de remoção extracorpórea de CO2 (ECCO2R) auxilia os profissionais de saúde no tratamento de pacientes com insuficiência respiratória aguda, removendo com segurança o excesso de CO2.1
O ECCO2R pode ajudar a controlar os perigos da hipercapnia e proporcionar os benefícios da LPV.
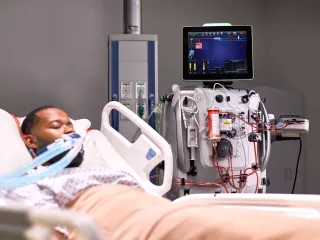
As estratégias de LPV podem causar hipercapnia e acidose respiratória, potencialmente anulando seus efeitos protetores.14,15 Ao remover o CO2, a ECCO2R pode ajudar os pacientes a obter os benefícios da LPV.11-13
- As estratégias LPV (volume corrente mais baixo [VT], pressão motriz mais baixa [ΔP] e frequência respiratória mais baixa [RR]) limitam a pressão e o volume durante a ventilação mecânica para reduzir o risco de VILI.16-18
- A hipercapnia, especialmente quando associada à acidose respiratória, está associada a um aumento do risco de mortalidade em pacientes com SDRA.19-22
- A terapia ECCO2R pode controlar eficazmente a hipercapnia para facilitar o uso de LPV ou UPLV em pacientes com SDRA leve a moderada.11-13
- Em comparação com a ventilação mecânica tradicional, as estratégias de LPV demonstraram oferecer benefícios como:
- Risco reduzido de mortalidade (incluindo mortalidade intra-hospitalar e em 28 dias)10,14, 23-25
- Aumento do número de dias sem falência de órgãos não pulmonares (dias 1–28)14
- Aumento do número de dias sem ventilação mecânica (dias 1–28)14
- Redução da duração da internação hospitalar10
Utilizado em pacientes que podem se beneficiar, o ECCO2R pode oferecer vantagens tanto para o paciente quanto para a UTI.
- Em um estudo retrospectivo em um único centro com 73 pacientes, os autores observaram menor mortalidade quando o tratamento com ECCO2R foi iniciado mais cedo, embora o estudo não tenha sido projetado e não tenha poder estatístico para demonstrar um benefício em termos de sobrevivência.26
- As estratégias LPV e UPLV habilitadas pela terapia ECCO2R podem proporcionar um benefício de sobrevivência custo-efetivo em pacientes com SDRA moderada.25
- O ECCO2R de baixo fluxo pode ser administrado por meio de equipamentos de suporte orgânico já familiares aos profissionais de saúde de cuidados intensivos (por exemplo, CRRT), oferecendo assim benefícios operacionais substanciais31
- O ECCO2R de baixo fluxo com bombas peristálticas demonstrou ser eficaz na eliminação do CO2 sem complicações relacionadas ao tratamento, como sangramento.13,28
- Os médicos podem fornecer terapias de suporte a múltiplos órgãos utilizando um único acesso vascular, ajudando a minimizar a invasão do tratamento28,29,32 e a reduzir o risco de infecção para pacientes com disfunção de múltiplos órgãos.33-35
O ECCO2R pode permitir a VNI em pacientes elegíveis, como aqueles com DPOCe, ajudando a evitar a necessidade de intubação.
- As diretrizes internacionais recomendam estratégias de VNI sempre que possível para reduzir o risco de mortalidade.36
- A hipercapnia grave e a acidose respiratória podem causar a falha da VNI, deixando os pacientes sem outra opção além da intubação.37,38
- A terapia ECCO2R pode ajudar a apoiar o uso de estratégias de VNI em pacientes com DPOCe, gerenciando eficazmente a hipercapnia aguda e, assim, reduzindo a necessidade de intubação.39-41
- Em comparação com controles históricos, o uso de ECCO2R durante a VNI demonstrou reduzir o risco de intubação em 73%.40
A terapia ECCO2R pode facilitar a retirada da VMi em pacientes com DPOCe.11,27,42-44
- O ECCO2R pode ajudar a retirar os pacientes da VMi, reduzindo o tempo de intubação e acelerando a recuperação.43-47
- O uso do ECCO2R para ajudar pacientes com DPOCe a serem retirados da VMi pode ajudar na sua recuperação, permitindo a nutrição oral e a fisioterapia precoce, prevenindo assim o descondicionamento muscular.48
... as doenças respiratórias são uma das principais causas de morte e incapacidade no mundo. “A prevenção, o controle e a cura dessas doenças e... a promoção da saúde respiratória devem ser uma prioridade máxima para os sistemas de saúde e os tomadores de decisão.49
Fórum das Sociedades Respiratórias Internacionais
Informações importantes sobre segurança
PrismaLung+
Notificação Anvisa: 80145249058
HP-X/PrismaLung+
Notificação Anvisa: 80145249059
PrisMax/Thermax
Registro ANVISA: 80145240450
Bolsa Descartável Thermax
Notificação Anvisa: 80145249055
DRENO EXTENSOR AUTO-EFLUENTE
Notificação Anvisa: 80145240448
KIT AUTO-EFLUENTE
Notificação Anvisa: 80145240449
CE 123
Vantive, PrismaLung+ e PrisMax são marcas comerciais da Vantive Health LLC ou de suas afiliadas.
Referências
-
Wilson ME, Barwise A, Heise KJ, et al. Long-term return to functional baseline after mechanical ventilation in the ICU. Crit Care Med. 2018;46(4):562-569.
-
Grasselli G, Calfee CS, Camporota L, et al. ESICM guidelines on acute respiratory distress syndrome: definition, phenotyping and respiratory support strategies. Intensive Care Med. 2023;49(7):727-759.
-
Papazian L, Aubron C, Brochard L, et al. Formal guidelines: management of acute respiratory distress syndrome. Ann. Intensive Care. 2019;9:69.
-
Evans L, Rhodes A, Alhazzani W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021. Intensive Care Med. 2021;47(11):1181-1247.
-
Slutsky AS. History of mechanical ventilation. From vesalius to ventilator-induced lung injury. Am J Respir Crit Care Med. 2015;191(10):1106-1115.
-
Gattinoni L and Protti A. Guidelines for the management of chronic kidney disease. CMAJ. 2008;178:1174-1176.
-
Dreyfuss D and Saumon G. Ventilator-induced lung injury: Lessons from experimental studies. Am J Respir Crit Care Med. 1998;157(1):294-323.
-
von Düring S, Parhar KKS, Adhikari NKJ, et al. Understanding ventilator-induced lung injury: The role of mechanical power. J Crit Care. 2025;85:154902.
-
Brodie D, Slutsky AS, Combes A. Extracorporeal life support for adults with respiratory failure and related indications: a review. JAMA. 2019;322(6):557-568.
-
Serpa Neto A, Cardoso SO, Manetta JA, et al. Association between use of lung-protective ventilation with lower tidal volumes and clinical outcomes among patients without acute respiratory distress syndrome: a meta-analysis. JAMA. 2012;308(16):1651-9.
-
Winiszewski H, Aptel F, Belon F, et al. Daily use of extracorporeal CO2 removal in a critical care unit: indications and results. J Intensive Care. 2018;6:36.
-
Combes A, Fanelli V, Pham T, et al. Feasibility and safety of extracorporeal CO2 removal to enhance protective ventilation in acute respiratory distress syndrome: the SUPERNOVA study. Intensive Care Med. 2019;45(5):592-600.
-
Tiruvoipati R, Ludski J, Gupta S, et al. Evaluation of the safety and efficacy of extracorporeal carbon dioxide removal in the critically ill using the PrismaLung+ device. Eur J Med Res. 2023;28(1):291.
-
Acute Respiratory Distress Syndrome Network; Brower RG, Matthay MA, Morris A, et al. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. N Engl J Med. 2000;342(18):1301-1308.
-
Stewart TE, Meade MO, Cook DJ, et al. Evaluation of a ventilation strategy to prevent barotrauma in patients at high risk for acute respiratory distress syndrome. Pressure- and Volume-Limited Ventilation Strategy Group. N Engl J Med. 1998;338(6):355-361.
-
Amato MB, Meade MO, Slutsky AS, et al. Driving pressure and survival in the acute respiratory distress syndrome. N Engl J Med. 2015;372(8):747-755.
-
Abrams D, Agerstrand C, Beitler JR, et al. Risks and benefits of ultra-lung-protective invasive mechanical ventilation strategies with a focus on extracorporeal support. Am J Respir Crit Care Med. 2022;205(8):873-882.
-
Costa ELV, Slutsky AS, Brochard LJ, et al. Ventilatory variables and mechanical power in patients with acute respiratory distress syndrome. Am J Respir Crit Care Med. 2021;204(3):303-311.
-
Richard JC, Marque S, Gros A, et al. Feasibility and safety of ultra-low tidal volume ventilation without extracorporeal circulation in moderately severe and severe ARDS patients. Intensive Care Med. 2019;45(11):1590-1598.
-
Nin N, Muriel A, Peñuelas O, et al. Severe hypercapnia and outcome of mechanically ventilated patients with moderate or severe acute respiratory distress syndrome. Intensive Care Med. 2017;43(2):200-208.
-
Tiruvoipati R, Pilcher D, Buscher H, Botha J, Bailey M. Effects of hypercapnia and hypercapnic acidosis on hospital mortality in mechanically ventilated patients. Crit Care Med. 2017;45(7):e649-e656.
-
Gendreau S, Geri G, Pham T, Vieillard-Baron A, Mekontso Dessap A. The role of acute hypercapnia on mortality and short-term physiology in patients mechanically ventilated for ARDS: a systematic review and meta-analysis. Intensive Care Med. 2022;48(5):517-534.
-
Putensen C, Theuerkauf N, Zinserling J, Wrigge H, Pelosi P. Meta-analysis: ventilation strategies and outcomes of the acute respiratory distress syndrome and acute lung injury. Ann Intern Med. 2009;151(8):566-576.
-
Petrucci N, De Feo C. Lung protective ventilation strategy for the acute respiratory distress syndrome. Cochrane Database Syst Rev. 2013;2013(2):CD003844.
-
Amato MB, Barbas CS, Medeiros DM, et al. Effect of a protective-ventilation strategy on mortality in the acute respiratory distress syndrome. N Engl J Med. 1998;338(6):347-354.
-
Cobeta P, Gomis A, Claver S, Encuentra M, Rubin S, Salvador E, Segura P, Tenorio MT, Pestaña D. Extracorporeal CO2 removal in severe respiratory acidotic intubated patients: A seven year experience observational study. Respir Med. 2025 Apr-May;240:108011.
-
Amato MB, Barbas CS, Medeiros DM, et al. Effect of a protective-ventilation strategy on mortality in the acute respiratory distress syndrome. N Engl J Med. 1998;338(6):347-354.
-
Consales G, Zamidei L, Turani F, et al. Combined renal-pulmonary extracorporeal support with low blood flow techniques: a retrospective observational study (CICERO Study). Blood Purif. 2022;51(4):299-308.
-
Nentwich J, Wichmann D, Kluge S, Lindau S, Mutlak H, John S. Low-flow CO2 removal in combination with renal replacement therapy effectively reduces ventilation requirements in hypercapnic patients: a pilot study. Ann Intensive Care. 2019;9(1):3.
-
Redant S, De Bels D, Barbance O, Loulidi G, Honoré PM. Extracorporeal CO2 Removal Integrated within a Continuous Renal Replacement Circuit Offers Multiple Advantages. Blood Purif. 2021;50(1):9-16.
-
Hospach I, Goldstein J, Harenski K, et al. In vitro characterization of PrismaLung+: a novel ECCO2R device. Intensive Care Med. Exp. 2020;8(14).
-
Allardet-Servent J, Castanier M, Seignouret T, et al. Safety and efficacy of combined extracorporeal CO2 removal and renal replacement therapy in patients with acute respiratory distress syndrome and acute kidney injury: the pulmonary and renal support in acute respiratory distress syndrome study. Crit Care Med. 2015;43(12):2570-2581.
-
Dube WC, Jacob JT, Zheng Z, et al. Comparison of rates of central line-associated bloodstream infections in patients with 1 vs 2 central venous catheters. JAMA Netw Open. 2020;3(3):e200396.
-
Joint Commission. Central line-associated bloodstream infections toolkit and monograph. Accessed August 2021. Available at: https://www.jointcommission.org/-/media/tjc/documents/resources/hai/clabsi_monographpdf.pdf.
-
Concannon C, van Wijngaarden E, Stevens V, Dumyati G. The effect of multiple concurrent central venous catheters on central line–associated bloodstream infections. Infect Control Hosp Epidemiol. 2014;35(9):1140-1146.
-
GOLD 2023 Report. 2023. Accessed April 2025. Available at: https://goldcopd.org/2023-gold-report-2/
-
Ozyilmaz E, Ugurlu AO, Nava S. Timing of noninvasive ventilation failure: causes, risk factors, and potential remedies. BMC Pulm Med. 2014;14:19.
-
British Thoracic Society Standards of Care Committee. Non-invasive ventilation in acute respiratory failure. Thorax. 2002;57(3):192-211.
-
Braune S, et al. Intensive Care Med. 2016;42(9):1437–444.
-
Del Sorbo L, Pisani L, Filippini C, et al. Extracorporeal Co2 removal in hypercapnic patients at risk of noninvasive ventilation failure: a matched cohort study with historical control. Crit Care Med. 2015;43(1):120-127.
-
Azzi M, Aboab J, Alviset S, et al. Extracorporeal CO2 removal in acute exacerbation of COPD unresponsive to non-invasive ventilation. BMJ Open Respir Res. 2021;8(1):e001089.
-
Duggal A, Conrad SA, Barrett NA, et al. Extracorporeal Carbon Dioxide Removal to Avoid Invasive Ventilation During Exacerbations of Chronic Obstructive Pulmonary Disease: VENT-AVOID Trial - A Randomized Clinical Trial. Am J Respir Crit Care Med. 2024;209(5):529-542.
-
Augy JL, Aissaoui N, Richard C, et al. A 2-year multicenter, observational, prospective, cohort study on extracorporeal CO2 removal in a large metropolis area. J Intensive Care. 2019;7:45.
-
Abrams DC, Brenner K, Burkart KM, et al. Pilot study of extracorporeal carbon dioxide removal to facilitate extubation and ambulation in exacerbations of chronic obstructive pulmonary disease. Ann Am Thorac Soc. 2013;10(4):307-14.
-
Roncon-Albuquerque R, et al. Intensive Care Med. 2014;40:1969–1970.
-
Pisani L, et al. Am J Respir Crit Care Med. 2015;192(11):1392–1394.
-
Diehl J-L, et al. Intensive Care Med. 2016;42(5):951–952.
-
Combes A, Auzinger G, Capellier G, et al. ECCO2R therapy in the ICU: consensus of a European round table meeting. Crit Care. 2020;24(1):490.
-
Forum of International Respiratory Societies. The Global Impact of Respiratory Disease. 2nd Edition. 2017.